「不妊治療」――心身ともにハードルの高い取り組み。
子どもは授かりたいけれど、不妊治療を検討しているカップルにとって、期間や身体への負担も気になるところですが、最も気になるのは、「費用」ではないでしょうか。「不妊治療」というと、まず高額な費用がかかるというイメージが先行しています。
一体、「何の項目に、いくら位かかるのか?」「どのような治療にどれ位かかるのか?」など、スタート地点ではわからないことが多く、不安になられることでしょう。
不妊治療の原因や治療法は、個々人で異なってきます。ここでは、一般的な不妊治療の検査や治療に関する説明を行い、読者が少しでも不安を解消した上で不妊治療に取り組んでいただけるように、「費用」にフォーカスを当てています。
専門的な説明は、医療機関にお任せし、費用の概略として全体像を把握いただけることを目的といたしております。「不妊治療」にかかる費用は
・どのようなものがあるのか?
・どれ位かかるのか?
そんな疑問に一緒に取り組んでいただきたいと考えています。読者が、不妊治療に費用に関することを踏まえ、不妊治療に取り組んでいただけるように他コンテンツとの連携を図っていきます。
目次
1.不妊治療の期間と治療費平均
1-1.「不妊治療」――かかる費用
1-2.不妊治療の期間――2~3年
1-3.不妊治療にかかる治療費は100~200万円が最も多い?
2.「不妊治療」――かかる費用
●1st Step
2-1.「検査にかかる費用」
2-2.不妊検査にかかる費用はおおよそ1万円前後
2-3.――疾患や感染症が発見された場合には、別途治療費も
●2nd Step
2-4.「治療にかかる費用」
2-5.不妊治療のステップと費用
3.不妊治療の治療体系
3-1.「一般不妊治療」
3-1-1.①タイミング法
3-1-2.②人工受精(AIH)
●体外受精へのステップアップ
3-2.「高度不妊治療」
3-2-1.③体外受精―胚移植法
(IVF-ET:In Vivo Fertilization -Enbryo Transfer)
3-2-2.④顕微授精(卵原形質内精子注入法)
(ICSI:Intracytoplasmic sperm injection)
4.「不妊治療」に際し、医療費以外にかかる費用
5.「不妊治療」の助成金(補助金)
1.不妊治療の期間と治療費平均
1-1.「不妊治療」――かかる費用
不妊治療にかかる費用は大きく分けて、医療機関にかかる費用として「検査にかかる費用」と「治療にかかる費用」とがあります。
「不妊治療」にかかる費用が高くなる境目として、健康保険の適用内か適用外(自己負担)かということがポイントになります。
しかし、この保険適用範囲は、検査の回数や治療方法、または病院の治療方針によって、異なってきます。
1-2.不妊治療の期間――2~3年
不妊治療をはじめてから妊娠に至る期間は、個々の症状でさまざまに異なります。不妊症の程度によって治療方法も異なりますので、治療法によっても治療期間は異なってきます。
おおよそ2~3年といわれています。
その間、「検査にかかる費用」「治療にかかる費用」、さらに「医療費以外にかかる費用」も意識して取り組むことが必要となってきます。
1-3.不妊治療にかかる治療費は100~200万円が最も多い?
不妊治療の期間や治療法によって、かかる費用が大きく変わってきます。ある調査会社によると、不妊治療、妊娠までの平均治療期間は25ヵ月、平均治療費は140.6万円というデータがあります。
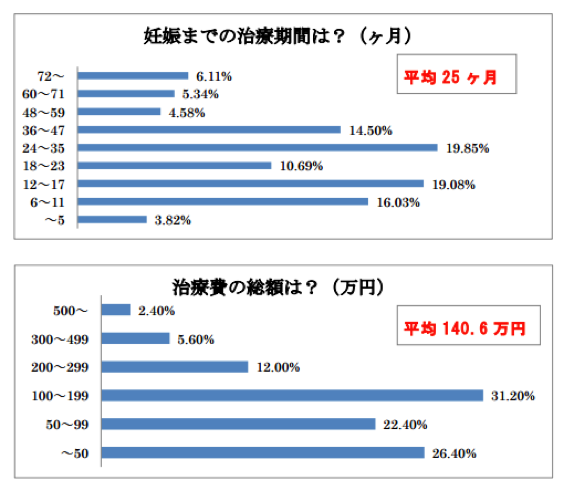 【出典先】『不妊治療、妊娠までの平均治療費は140.6 万円、平均治療期間は25ヶ月』株式会社バズラボ
【出典先】『不妊治療、妊娠までの平均治療費は140.6 万円、平均治療期間は25ヶ月』株式会社バズラボ
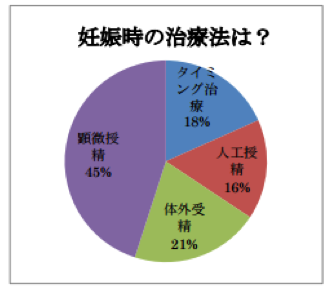
上記調査の場合、後述します治療費が高い「高度不妊治療」のステップの方へのアンケートが全体の65%を占めることから、平均額が高くなっていると分析しますが、実際治療した方の実績としては、貴重なデータです。
各病院でも治療期間などを公表している施設もありますが、1年弱などの数字をみかけることがあります。1年位通院してみて効果がみられない場合に、転院するケースも多いことから、病院が公表している数字が短いケースもあると推測されます。
2.「不妊治療」――かかる費用
1st Step
2-1.「検査にかかる費用」
「検査にかかる費用」には「不妊の原因を調べる検査」と「排卵時期を調べる検査」とがあります。「排卵時期を調べる検査」により、妊娠しやすい時期を知る必要があるからです。
“女性側の検査”
- 初診時の基礎検査
- 超音波検査
- ホルモン検査
- 子宮卵管造影検査
- 腹腔鏡検査
- 頸管粘液検査
- ヒューナーテスト
- その他の一般的な検査
女性側の検査は月経周期に合わせて、バイオリズムのタイミングでなさまざまな検査を行うため、ひと通りの検査を終えるのに数カ月かかることもあります。最近は不妊治療の開始年齢が高いこともあり、検査と治療を並行して行うことも多いのが実情です。
“男性側の検査”
- 初診時の基礎検査
- 精液検査
- 精巣検査
- ヒューナーテスト
- その他の検査
上記のような「不妊の原因を調べる検査」により、治療方針が決定します。
この段階における費用は保険適用範囲が多いのですが、病院により保険適用ではない項目もあります。最近は、不妊治療の費用として、検査費用・治療費用を公開している病院・クリニックも多いので、事前の情報収集が大きなポイントになってきます。
2-2.不妊検査にかかる費用はおおよそ1万円前後
不妊検査の費用は、施設・地域によっても違いはありますが、おおよそ8,000円~12,000円ぐらいが平均です。費用の違いは上述のように健康保険適用の範囲があるためで、項目によっては自己負担の検査が発生するからです。(※一般的な病院の費用です。施設によっては、金額にばらつきがあります。)
2-3.疾患や感染症が発見された場合には、別途治療費も
不妊検査で妊娠を妨げる可能性のある疾患や治療すべき感染症などが発見された場合には、その検査や薬も処方されますので費用も高くなってきます。
検査で妊娠を妨げる可能性のある疾患や感染症が発見された場合には、まずは発見された疾患などを治療してから不妊治療へ進むのが一般的です。
子宮筋腫は場所と形状によっては不妊の原因となる場合もありますが、妊娠を妨げる要因にはならない可能性が高いと判断された場合には、治療せずに不妊治療へ進む場合もあるようです。
2nd Step
2-4.「治療にかかる費用」
上記でまず「不妊の原因を調べる検査」と「排卵時期を調べる検査」により治療方針が決定し、実際に不妊治療へと進みます。ここから「治療にかかる費用」が発生することになります。
2-5.不妊治療のステップと費用
「治療にかかる費用」には「一般不妊治療(人工授精までの治療)」と「高度不妊治療(生殖補助医療――体外受精・顕微授精)」とがあります。
不妊治療のステップは、大きくわけて一般的に、以下の段階を踏みます。
- ①タイミング法
- ②人工授精
- ③体外受精
- ④顕微授精
不妊治療のステップに応じて、費用も異なってきます。
一般的に初期の段階では健康保険適用項目が多く、かかる費用もそれ程高額にはなりませんが、初期段階で妊娠に至らない場合には、不妊治療のステップに比例するように費用も高額になっていきます。
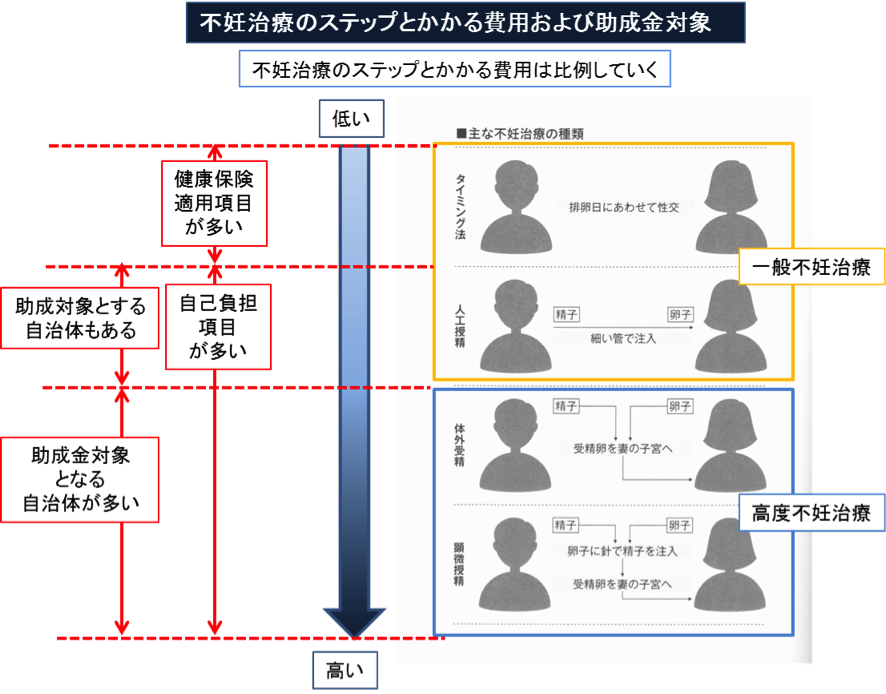 ※自治体により、助成金対象の制限などがあります。また年度によって助成対象が異なってきます。お住まいの自治体の最新の助成対象を確認しましょう。
※自治体により、助成金対象の制限などがあります。また年度によって助成対象が異なってきます。お住まいの自治体の最新の助成対象を確認しましょう。
3.不妊治療の治療体系
不妊治療の治療体系として、
①タイミング法、②人工授精までを「一般不妊治療」とよび、
③体外受精、④顕微授精を「高度不妊治療」とよびます。
(以前は、③体外受精→④顕微授精は、ステップを分けていましたが、現在では③体外受精、④顕微授精を同じタイミングにて行うようになってきました)
3-1.「一般不妊治療」
3-1-1.①タイミング法
一般的に、不妊治療の第1段階として行われる療法です。基礎体温表や超音波、尿検査により、排卵日を予測します。排卵日から最も妊娠しやすい日がわかりますので、妊娠しやすい日に合わせて夫婦生活を営むよう、医師から指導されます。
“タイミング法”
- かかる費用:数千円~数万円(施設により異なる)【健康保険適用項目が多い】
問診、超音波検査、血液検査、排卵チェック、カウンセリングなど。
超音波検査は、施設によって原則として保険適用内の月の回数が決められていることが多く、設定回数以上は自己負担となります。
個人差もありますが、一般的に上記①のタイミング療法時に、同タイミングでホルモン剤により排卵を誘発させる治療法を併用します。ホルモン治療は、タイミング療法によって妊娠に至らない場合や排卵機能に障害がある場合や、黄体機能不全により子宮の内膜に排卵が着床しない場合などに行われます。ホルモン剤の種類には経口薬(飲み薬)と注射薬があります。ホルモン剤の種類によって、保険適用範囲が異なりますので、処方されるホルモン剤によって費用が異なってきます。
3-1-2.②人工受精(AIH)<配偶者間人工授精(AIH Artificial Insemination by Husband)>
①タイミング法で妊娠に至らない場合に、次に進む治療法です。
排卵予測日に、男性精液をより分けて子宮に注入する治療法です。
①タイミング法で妊娠に至らなかった場合や、男性の精子に何らかの問題がある場合に有効な手段として位置づけられています。妊娠に至る補助的行為を行うものの、この段階までを「一般不妊治療」として区別されています。ただし、「男性精液をより分けて子宮に注入する」という処置が発生するため、健康保険適用ではなく、自己負担となる場合がほとんどです。
“人工授精”
- かかる費用:15,000円~30,000円程度(施設により異なる)【自己負担項目が多い】
年齢によって妊娠率も異なってきますが、統計的に35歳未満でも6回を過ぎても妊娠の可能性が高くならないため、人工授精は3~6回行います。人工授精は統計的に3回が妊娠率のピークといわれ、その後はなだらかに下降するからです。
体外受精へのステップアップ
人工授精を数回行なっても妊娠に至らない場合、医師との相談の上合意した際には、体外受精のステップへ進みます。
タイミング療法から始まり、排卵誘発剤を用い、さらに人工授精を行う過程はおおよそ1年程かかります。しかし最近では、個々のカップルの事情や、特に女性の年齢が35歳以上の場合には、そのサイクルを短くしています。やみくもに治療時間ばかり経過して妊娠に至らないことは、心身ともの負担を大きくするばかりだからです。
しかし、一般不妊治療は、妊娠するための補助は行なっても、あくまでも自然妊娠に近いかたちであり、女性の体内で妊娠に至ります。体外受精をはじめとする生殖補助医療(ART:Assisted Reproductive Technology)との間には、治療法でいうと概念的にも技術的にも大きな違いがあります。
治療を受ける側にも、女性は卵子を採取する際に内視鏡による採卵という身体的な負担がかかります。加えて、さらに治療法が高度になることから、費用負担も大きくなります。
3-2.「高度不妊治療」
3-2-1.④体外受精―胚移植法(IVF-ET:In Vivo Fertilization -Enbryo Transfer)
3-2-2.⑤顕微授精(卵原形質内精子注入法)(ICSI:Intracytoplasmic sperm injection)
これまでの「一般不妊治療」から「高度不妊治療」へとステップアップします。以前は、③体外受精→④顕微授精は、ステップを分けていましたが、現在では③体外受精、④顕微授精を同じタイミングにて行うようになってきました。
体外受精の最初のステップになります。
子宮外妊娠などで両側の卵管がない場合や両側の卵管が閉塞している場合、抗精子抗体が陽性の方、そして、人工授精を繰り返しても妊娠に至らない場合に行う方法です。
この方法では、男女双方から採取した精子と卵子が受精したかどうかを顕微鏡下で確認する事になりますので、人工授精で受精したことがわかるまでに時間がかかるということや、受精するまで人工授精を繰り返すという欠点はカバーできる事になります。
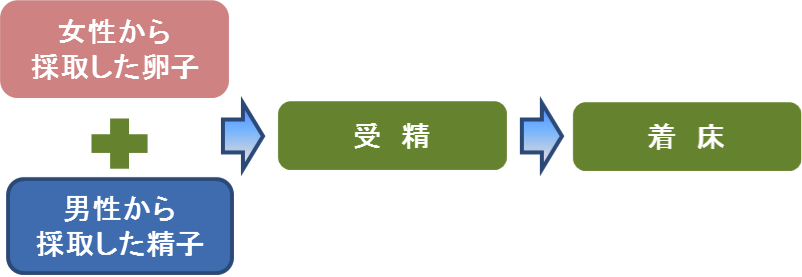
上記の流れになります。
⑤顕微授精(ICSI)とは、④体外受精―胚移植法(IVF)により精子と卵子が受精しない場合や精子の数が極端に少ない場合などに、顕微鏡下で細い吸引ピペットを利用し、卵子に精子を注入する方法です。
④体外受精、⑤顕微授精の場合、女性は卵子を採取する際に、排卵誘発剤により排卵をし、麻酔を打ち内視鏡による採卵するという身体的な負担がかかります。
④体外受精さらに⑤顕微授精と、女性の体へかかる負担に加え、医師および技師の処置の内容も複雑化、高度化します。そのためかかる費用もこれまでの「一般不妊治療」と比較して、文字通り「桁違い」になってきます。
“体外受精”
- かかる費用:200,000円~800,000円程度(施設により異なる)【自己負担項目が多い】
体外受精に関しては、設備や技術に依存しますので、病院によって金額にかなり差があるのが現状です。
「高度不妊治療」である④体外受精、⑤顕微授精は、非常に高額となり家庭における負担が大きくなるため、助成金の適用があります。
4.「不妊治療」に際し、医療費以外にかかる費用
実際に医療機関にかかる費用以外に、以下の費用も考えておく必要があるでしょう。
“検査・治療に通院するための「交通費」「宿泊費」”
電車や車で通える範囲でも、回数を重ねると積み重なる費用、遠方へ新幹線や飛行機などを利用する場合には、交通費も高額になります。
また、体外受精の際などに採卵などの外科的処置が必要になる際には宿泊などが発生する場合がありますので、考えておく必要があるでしょう。
“働いている方の場合、検査・治療に通院するために発生する仕事の休暇”
不妊治療を開始したら、医師の指導によるタイミングで通院する必要があります。
有給休暇のある方は直接的に目に見えた費用にはならないかもしれませんが、休暇を取得するための調整などが発生します。
“「不妊治療」の情報収集に関する費用”
インターネットでの情報収集や書籍などの購入、場合によってはセミナーなどに出かける必要があるかもしれません。
“「不妊治療」に際し、食事への投資やサプリメント購入費用など”
医療費として必須ではありませんが、「不妊治療」に際し効果的と言われる食事や、サプリメントなどの購入費用も発生する可能性があります。
“医療保険等の加入時の割増保険料など”
不妊治療中は医療保険に加入できないケースや、加入できても割増保険料がかかるケースがほとんどです。
(自然妊娠の際にも、医療保険に加入できないケースがあります)
5.「不妊治療」の助成金(補助金)
厚生労働省では、不妊に悩む方への特定治療支援事業として、不妊治療の経済的負担の軽減を図るため、高額な医療費がかかる、配偶者間の不妊治療に要する費用の一部を助成しています。
助成金(補助金)の適用は自治体によって異なりますので、お住まいの地域の自治体で事前調査することをおすすめします。現行の「不妊治療」の助成金には対象として年間助成回数や通算助成回数など制限があります。治療にかかる対象だけではなく、夫婦合算の所得額が730万円などの所得に関する対象も決まっていますので、事前によく調べましょう。また、現行制度では対象年齢に制限はありませんでしたが、2016年度から対象年齢が「43歳未満」となります。
43歳以上になると助成金がもらえなくなりましたので、本来は、高齢出産であるほど、医療に頼らなければいけないところ、きびしい現実です。ですが、医療費控除は金額によって受けられる可能性があります。
助成金については、東京や大阪など、地域によっても異なりますので、それぞれの自治体での確認が必要となりますので、ちゃんと調べておくことも大切です。